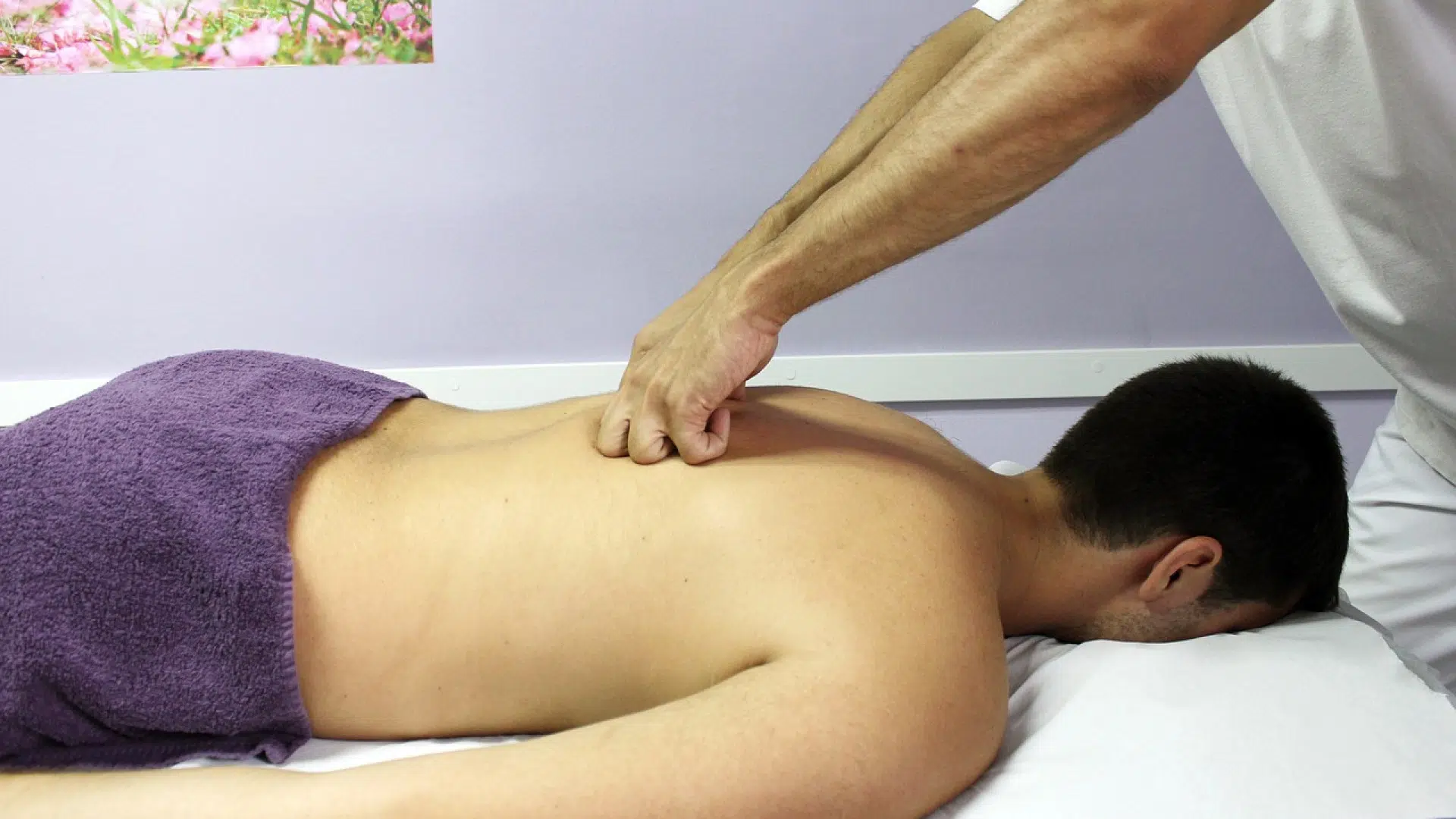
Recevoir des soins hospitaliers sans quitter son domicile : voilà ce que propose l’hospitalisation à domicile, abrégée HAT. Ce dispositif permet d’organiser chez soi, ou dans un logement collectif, des soins aussi poussés que ceux dispensés à l’hôpital. Pour en bénéficier, il faut cependant remplir plusieurs conditions, bien encadrées par la réglementation.
À la maison
Pas question de soins allégés ou improvisés : la HAT, c’est d’abord un cadre. Avant d’en bénéficier, il faut répondre à des critères médicaux précis. Ce dispositif ne s’adresse donc pas à tous, mais vise ceux dont l’état nécessite une surveillance et des protocoles équivalents à l’hôpital, tout en permettant le retour ou le maintien à domicile.
Souvent, la demande émerge après une hospitalisation conventionnelle, consécutive à une maladie grave ou un accident. Deux médecins ont la main : le praticien hospitalier qui propose la sortie en HAT à son patient, et le médecin traitant, chef d’orchestre incontesté du suivi. C’est à ce dernier que revient la décision finale, ainsi que la coordination de toute la prise en charge, de la prescription à la supervision quotidienne.
Personne ne force la main à la famille : son consentement ouvre la voie, tout comme l’avis favorable d’un travailleur social chargé de vérifier que le logement autorise la réalisation de soins complexes, dans des conditions de sécurité garanties pour le patient.
L’écart de coût entre une journée à l’hôpital et son équivalent à domicile parle de lui-même. On passe de 1 000 euros à seulement 250, pour une qualité de soins équivalente. Résultat : la Sécurité sociale allège sa facture, tandis que le patient retrouve ses repères, loin des murs blancs et du rythme imposé par l’hôpital.
La présence de proches, la chaleur d’un cadre familier, tout cela n’est pas anodin. Ce soutien favorise la récupération et réduit les frais d’hébergement en institution. Chaque hospitalisation à domicile fait l’objet d’une durée déterminée dès le départ. Les modalités exactes, les procédures et les droits peuvent être consultés sur les plateformes administratives spécialisées.
La livraison des médicaments reste assurée par la pharmacie que fréquente habituellement le patient, pas de perte de repères là non plus. L’organisation se module selon les besoins cliniques et les souhaits de chacun. En cas de complication, un système d’alerte permet de solliciter une infirmière sans délai, même au beau milieu de la nuit.
En EHPAD
Dès 2017, la HAT s’est ouverte aux résidents des établissements pour personnes âgées dépendantes. Une réforme l’a rendu accessible à la majorité des EHPAD, en simplifiant les démarches et en clarifiant les protocoles.
Ce changement permet aux médecins et aux équipes soignantes d’intervenir au sein des établissements collectifs, sans rupture dans la chaîne de soins. Les traitements sont acheminés directement à la pharmacie de l’EHPAD, ce qui facilite la logistique pour les résidents les plus fragiles.
Les établissements habilités sont choisis par l’Agence régionale de santé : impossible d’opter pour n’importe quel EHPAD, chaque secteur dispose de ses structures autorisées. Cette organisation territorialisée garantit la cohérence du dispositif, mais réclame une anticipation de la part des familles et du personnel soignant.
Le type de soins
La HAT ne se limite pas à un seul type de prise en charge. Elle s’adapte à des situations très diverses : traitements de courte durée, rééducation lourde, soins palliatifs, suivi neurologique, chimiothérapie ou nutrition artificielle. Même l’administration de médicaments intraveineux se fait à domicile quand le protocole le permet.
Le succès de la démarche repose sur la coopération étroite entre le médecin coordinateur, les infirmières et tous les intervenants à domicile. Le médecin élabore le programme, suit la progression et distribue les responsabilités à chacun.
Avant la mise en place de la HAT, un projet de soins personnalisé est construit avec le patient et sa famille. Si l’état du patient se détériore pendant la période de soins à domicile, le retour à l’hôpital reste toujours possible, et rapidement organisé si besoin. Dans la majorité des cas, la personne poursuit sa convalescence chez elle, sans rupture de suivi.
Sur le plan du financement, la Sécurité sociale prend en charge 80% des frais ; certains patients voient leur reste à charge annulé en fonction de leur situation médicale ou sociale, via un dispositif de prise en charge intégrale.
Se soigner chez soi, retrouver ses habitudes, rester entouré de ses proches tout en maintenant le même niveau de vigilance médicale qu’à l’hôpital : c’est toute une autre façon de traverser l’épreuve de la maladie, moins isolé, moins dépossédé de son quotidien.