Le mot gériatrie ne sonne pas comme une promesse d’avenir radieux. Pourtant, derrière son étymologie grecque, « Géron », le vieil homme,, se cache une spécialité médicale qui ne cesse de prendre de l’ampleur à mesure que la population vieillit. Ici, pas question de médecine expéditive. La gériatrie s’attache à accompagner les personnes âgées, à prévenir la perte d’autonomie, à restaurer leur indépendance quand la vie ou la maladie l’a grignotée.
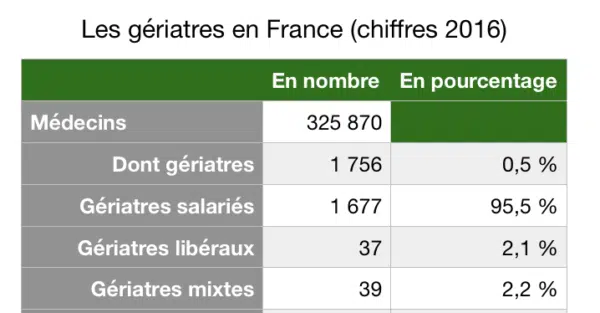
Cette discipline s’occupe de toutes les pathologies liées au vieillissement, avec l’ambition de ne jamais réduire le patient à ses symptômes. Pourtant, alors que les besoins explosent, le nombre de gériatres progresse à une vitesse d’escargot. L’essentiel de la profession exerce aujourd’hui en EHPAD, loin de toutes les attentes du domicile ou des parcours de soins hybrides.
Pourquoi la gériatrie séduit-elle si peu de jeunes praticiens ?
Où se logent les obstacles ?
Et surtout, qu’est-ce qu’un gériatre peut réellement changer pour une personne âgée ?
Pour démêler ces questions, la Dre Nicole Jacquin-Mourain, ancienne présidente de l’Association de Gériatrie Libérale et fondatrice d’Anggel’dom, revient sur son parcours et la réalité du métier.
Bonjour Dre Jacquin-Mourain, comment avez-vous vécu votre carrière de gériatre ?
Dr Jacquin-Mourain : J’ai obtenu mon diplôme de médecine en 1979, puis j’ai choisi la gériatrie, une discipline que j’ai immédiatement trouvée passionnante. J’ai passé 25 ans comme praticienne hospitalière. Mais peu à peu, j’ai vu le système se dégrader. Nous avions à l’époque 105 lits sur trois étages, mais la dotation en personnel fondait année après année : une seule infirmière l’après-midi pour s’occuper de tous les étages. Ce n’était plus de la médecine, mais de la gestion de flux. Rien à voir avec ce que je voulais exercer auprès des personnes âgées. J’ai tenté de lancer des projets, il fallait des années pour obtenir une réponse, souvent négative. À force d’obstacles, j’ai fini par financer moi-même une formation supplémentaire (EPAM, en partenariat avec l’École des Mines de Paris), car l’hôpital n’en voyait pas l’utilité. Quand j’ai compris que rien ne bougerait, j’ai démissionné.
Ensuite, j’ai travaillé en maisons de retraite publiques et privées. Là aussi, j’ai vite été confrontée à des pratiques incompatibles avec mon éthique.
J’ai alors choisi d’exercer en libéral. Cette liberté m’a permis de retrouver le sens du métier : écouter, soigner, accompagner les patients chez eux. Rapidement, ma patientèle a grossi. Les personnes âgées sont reconnaissantes quand on prend le temps de s’occuper d’elles. Mais la médaille a son revers : mes journées dépassaient allègrement les douze heures, et 70% de mes actes se faisaient à domicile. Une consultation gériatrique, ce n’est pas « cinq minutes et au revoir » : il faut écouter le patient, les aidants, la famille, prendre le temps d’observer, rédiger, expliquer. Une heure au cabinet, souvent davantage à domicile, sans parler du temps de transport, devenu un casse-tête à Paris. Même à la retraite, j’ai continué à réfléchir à ces enjeux, notamment au sein de l’Association Nationale des Gériatres et Gérontologues (ANGGEL). La question du maintien à domicile reste centrale. Beaucoup d’aînés refusent d’aller en EHPAD, et je les comprends. Mais tout le monde n’a pas une famille présente, et même avec de bons professionnels, le coût du maintien à domicile demeure élevé, même s’il reste inférieur à celui d’un EHPAD parisien, où la facture mensuelle dépasse les 4000 euros.
Les jeunes médecins s’intéressent-ils davantage à la gériatrie aujourd’hui ?
En France, la gériatrie existe officiellement depuis 2004, impulsée par l’Europe et la canicule de 2003. Mais, problème de taille, il n’existe toujours pas de nomenclature dédiée. On a une spécialité, la 34, mais sans codification officielle. C’est un vrai frein. Les consultations de gériatrie sont longues, complexes, et le système n’est pas adapté. D’autres spécialités comme la pédiatrie ont fini par s’imposer, mais la gériatrie reste en marge. Certains jeunes médecins souhaitent s’installer comme gériatres. Quand je présidais Anggel, je recevais plusieurs candidatures chaque semaine. Mais sans nomenclature, impossible d’en vivre si ce n’est en cumulant avec un poste hospitalier ou en EHPAD. J’ai dû refuser des vocations, la mort dans l’âme. Tant que la reconnaissance tarifaire ne suit pas, la gériatrie libérale restera fragile.
La gériatrie devrait-elle être plus visible ?
Absolument. Cette spécialité mérite une vraie place, au même titre que la neurologie ou la psychiatrie, avec une nomenclature adaptée à la réalité du terrain : des consultations longues, des actes complexes, un accompagnement global.
Qu’est-ce qui freine le développement de la gériatrie libérale ?
Le point de blocage principal, c’est l’absence de nomenclature adaptée, qui empêche un gériatre libéral de vivre décemment de sa pratique. Les horaires sont difficiles, les urgences nombreuses. Les visites aussi, qui prennent un temps considérable avec les déplacements et les galères de stationnement en ville. Le métier est aussi très féminisé, ce qui crée parfois des contraintes lorsqu’il s’agit de concilier vie professionnelle et familiale.
À partir de quel âge consulter un gériatre ?
Tout dépend de la définition qu’on donne au mot « vieux ». Pour un adolescent, c’est 35 ans d’après Balzac. Selon l’OMS : 65 ans. Pour la Sécurité sociale : 75 ans. En théorie, la prise en charge gériatrique démarre à 75 ans. Mais toute la dimension préventive, capitale, est alors négligée. Pour ma part, j’ai toujours accepté des patients dès 60 ans, ils ne m’ont jamais posé de souci et certains préféraient payer plus pour accéder à un suivi spécialisé. En principe, il faudrait passer par le médecin traitant, pourtant beaucoup venaient d’eux-mêmes. Je n’ai jamais refusé, car les rares patients adressés par leurs médecins étaient souvent ingérables à domicile sans recours à des sédatifs. Certains s’imaginent trop jeunes pour consulter en gériatrie, c’est dommage. Prendre un gériatre comme médecin traitant, c’est bénéficier d’un regard affûté sur les problématiques de l’âge, comme l’iatrogénie.
Qu’est-ce que l’iatrogénie et pourquoi la vigilance s’impose-t-elle chez les personnes âgées ?
Les personnes âgées consultent souvent plusieurs spécialistes qui ne communiquent pas entre eux. Résultat : chaque médecin prescrit sa série de médicaments, parfois incompatibles. Ce cocktail peut provoquer des effets secondaires graves, conduisant à des hospitalisations. L’iatrogénie représente la troisième cause d’hospitalisation chez les seniors en France, un chiffre vertigineux. Avec Anggel’dom, nous avons voulu centraliser toutes les informations sur une tablette : antécédents, traitements, pathologies, tout est stocké dans le cloud et accessible aux soignants. Si le médecin traitant est absent, le remplaçant peut accéder à l’ensemble du dossier en un instant.
Ce dispositif se révèle-t-il utile lors d’une hospitalisation d’urgence ?
Absolument. Quand un patient arrive aux urgences, il ne peut pas toujours détailler ses pathologies ou traitements. On se retrouve dans le brouillard, alors que tout pourrait être plus simple avec un dossier médical partagé. J’ai utilisé ce système pour mon père : alors que j’étais à l’étranger, une infirmière m’a signalé une aggravation de son état de santé via la tablette. J’ai pu, à distance, analyser la situation, prescrire des examens, ajuster son traitement, et éviter un retour précipité. Même pour des problèmes comme les escarres, une photo suffit pour que le médecin donne ses instructions, sans déplacement inutile. Avec la pénurie de médecins et la complexité des déplacements, ce genre de solution va devenir la norme. J’ai assisté à des réunions à Paris sur la poursuite des visites à domicile. La seule idée concrète proposée ? Un abonnement Vélib pour les médecins…
Le maintien à domicile est plébiscité par la quasi-totalité des Français, mais trouver des auxiliaires de vie devient compliqué. Que constatez-vous ?
À Paris, c’est un vrai casse-tête. Les auxiliaires de vie viennent de loin, et dès qu’elles trouvent mieux, elles quittent leur poste. Nous sommes souvent confrontés à un turn-over constant, ce qui complique la création d’un lien de confiance avec les personnes âgées. L’idéal serait de garantir une certaine stabilité, car les aînés ont besoin de repères, de rituels, de voir les mêmes visages, de sentir que leur quotidien n’est pas sans cesse bouleversé.
Quels problèmes spécifiques rencontrez-vous avec les aides à domicile ?
Entre Paris et la province, le contraste est frappant. Dans les régions, les aides à domicile sont plus souvent du coin, fidèles, investies. À Paris, les auxiliaires parcourent de longues distances pour un salaire modeste, parfois pour intervenir dans des appartements luxueux où le tarif EHPAD atteint les sommets. Il y a un choc générationnel et culturel. Je me souviens d’une fois en EHPAD où une aide donnait à manger debout, musique sur les oreilles, sans un mot. J’ai dû rappeler qu’accompagner une personne âgée, c’est s’asseoir, échanger, créer du lien. La solitude pèse lourd, que ce soit à domicile ou en établissement. Ceux qui choisissent ce métier doivent aimer la relation et comprendre la vulnérabilité de ceux qu’ils accompagnent.
Pensez-vous à d’autres métiers, comme les aidants naturels professionnels ?
Oui, et je vais partager une anecdote. On m’a sollicitée pour intervenir dans un litige entre une famille et un électricien. Une dame âgée, souffrant de troubles cognitifs, avait rangé tous les outils de l’artisan pendant sa pause déjeuner. À son retour, il s’est emporté, la patiente n’a pas compris, la famille a porté plainte. J’ai expliqué à l’électricien ce qu’était la maladie d’Alzheimer, comment communiquer avec les patients, quelle attitude adopter. Ce genre de formation me semble indispensable, car de plus en plus de personnes âgées vivent seules et continuent d’avoir des besoins domestiques. Il faudrait sensibiliser tous les professionnels intervenant chez elles à ces spécificités.
Dans quels cas faut-il une infirmière, et quand un accompagnant suffit-il ?
Il devient de plus en plus difficile de trouver des infirmières à Paris. Parfois, ce sont d’anciennes aides-soignantes qui continuent à exercer chez des particuliers, ou des personnes qui travaillent en binôme avec la même infirmière. Chacun essaie de s’entourer de personnes de confiance, car il arrive que les aides à domicile prennent en charge tous les gestes, laissant à l’infirmière un simple rôle de supervision. J’ai eu le cas d’une patiente dont la fille, vivant à Londres, avait confié sa mère à une femme russe qui hébergeait ses amies et se servait dans le frigo familial…
Comment éviter ce genre de dérives ?
La clé, c’est la formation. Nous avons tenté de transmettre des bonnes pratiques à nos équipes. La manière de donner à manger compte énormément, ne serait-ce que pour prévenir les fausses routes. Nous avons expliqué comment parler aux personnes atteintes de troubles cognitifs. Beaucoup d’auxiliaires sont peu formées, le turn-over ne facilite pas leur montée en compétence, et les entreprises n’ont pas toujours le temps de les accompagner. À l’hôpital, l’hygiène était une obsession : je faisais sans cesse des rappels sur le lavage des mains, le port des gants, au point d’en faire un film humoristique. Certaines pensaient gagner du temps en enfilant sept paires de gants et en retirant une à chaque chambre ! Mais la base, c’est de se laver les mains. Et frapper à la porte avant d’entrer, attendre qu’on réponde, sauf si la personne est sourde.
Le rôle des aidants familiaux change-t-il la donne pour la santé et le maintien à domicile ?
Chaque histoire est singulière. Globalement, la présence d’aidants familiaux facilite les choses, même s’il peut y avoir des tensions, des rivalités entre frères et sœurs. Bien souvent, ce sont le conjoint ou les filles qui s’impliquent le plus. Certains aidants ont du mal à « lâcher prise », à laisser l’aîné faire seul, mais leur présence est précieuse, même si elle peut aussi devenir pesante. D’où l’importance de dispositifs de relais, de plateformes de répit, de solutions comme le baluchonnage. La relation aidant-aidé est complexe, ambivalente, mais la plupart le font avec générosité.
Parfois, le maintien à domicile n’est plus réaliste. Comment aborder ce moment ?
Tout dépend de la volonté des personnes âgées et de leur entourage à accepter des adaptations. Si tout le monde est d’accord, il est possible de transformer le logement, parfois de déménager dans un appartement plus adapté. Mais si les changements sont refusés, le risque augmente et il faut l’expliquer clairement, par écrit. Anticiper les handicaps, choisir un habitat évolutif, c’est s’offrir la possibilité de rester chez soi plus longtemps.
Peut-on vraiment rester chez soi jusqu’aux derniers instants ?
Si l’aîné et ses proches le souhaitent, tout sera mis en place. Les directives anticipées permettent d’exprimer ses choix, de les réviser tous les trois ans. Il existe aussi le mandat de protection future, encore trop peu connu, qui désigne une personne de confiance pour prendre les décisions quand l’autonomie fait défaut. Prévoir ces mesures de protection, c’est préserver sa liberté. Et ce sentiment de liberté compte énormément, surtout en France.
Nous tenons à nos maisons, à nos objets, à notre histoire…
Oui, et chaque objet raconte un bout de vie. Protéger ce patrimoine affectif le plus longtemps possible, c’est protéger la dignité de la personne. La fin de vie à domicile est devenue possible grâce à des équipes mobiles de soins palliatifs. On installe le matériel nécessaire, on adapte l’environnement. Le seul obstacle, ce sont parfois les troubles du comportement qui peuvent mettre en danger la personne ou son entourage. Mais pour tout le reste, il existe des solutions.
Pour aller plus loin, voici quelques lectures conseillées :
- Qigong : Le secret des Longevites ?
- TOP 3 des meilleures montres intelligentes Garmin testées pour promouvoir les activités sportives lors de notre programme avec les Hauts de Seine
- Choisir un club de livre, pas si simple : leur fonctionnement
- Denis 82 ans en pleine forme et les aliments qu’ils mangent depuis très peu : pissenlit, ours à l’ail
- Entraînement cérébral : Comment jouer Ruzzle a Denise amélioré la concentration ?
Vieillir n’est pas une fatalité ni une parenthèse médicale. C’est un parcours, parfois semé d’embûches, souvent riche de liens et d’adaptations. Et si, collectivement, on apprenait à regarder les années en face, à donner du sens au grand âge, à en faire un véritable projet de société ?